Diabetes Typ 1: Im Überblick
Wissenschaftliche Unterstützung: Dr. Martin Scherm

Bei Typ-1-Diabetes handelt es sich um eine Autoimmunerkrankung, bei der der eigene Körper kein Insulin mehr herstellt. Insulin ist ein Hormon, dass unsere Körperzellen benötigen, um Zucker (Glukose) aus der Nahrung aufzunehmen und in Energie umzuwandeln. Menschen mit Typ-1-Diabetes müssen lebenslang Insulin spritzen, um ihre Blutzuckerwerte zu kontrollieren. Bis heute ist die Stoffwechselerkrankung nicht heilbar.
Auf dieser Seite finden Sie die wichtigsten Informationen über Typ-1-Diabetes auf einen Blick.
Übrigens: Informationen in Einfacher Sprache rund um Typ-1-Diabetes finden Sie hier.
Inhaltsverzeichnis
1. Ursachen und Entstehung: Wie entsteht Diabetes Typ 1?
Typ-1-Diabetes ist eine Autoimmunerkrankung, die in den meisten Fällen bei Kindern unter 14 Jahren auftritt. Aber auch im höheren Alter kann Typ-1-Diabetes auftreten. Die Veranlagung für die Erkrankung kann vererbt werden und die genauen Ursachen sind noch weitestgehend ungeklärt.
Bei Typ-1-Diabetes zerstört das körpereigene Immunsystem die insulinproduzierenden Betazellen der Bauchspeicheldrüse. Ohne Insulin können die Zellen nicht den durch die Nahrung aufgenommenen Zucker (Glukose) aufnehmen. Das führt zu einem Anstieg des Blutzuckerspiegels. Dieser kann lebensgefährliche Bereiche erreichen.
Die einzige wirksame Therapie bei Typ-1-Diabetes ist das Spritzen von Insulin. Dadurch können die Blutzuckerwerte im Normbereich gehalten werden. Eine Heilung der Erkrankung ist bis heute nicht möglich.
Der Unterschied: Typ-1- und Typ-2-Diabetes
Während Typ-2-Diabetes meist durch Lebensstilfaktoren (ungesunde Ernährung, wenig Bewegung und Übergewicht) und eine erbliche Veranlagung begünstigt wird, sind die Ursachen von Typ-1-Diabetes noch weitestgehend unklar. Fest steht aber, dass Typ-1-Diabetes nicht entsteht, weil zu viel „Süßes“ gegessen wurde.
Was bisher zu den Ursachen und der Entstehung von Typ-1-Diabetes bekannt ist, lesen Sie hier.
2. Wie wird Diabetes Typ 1 diagnostiziert und welche Symptome treten auf?
Die Symptome des Typ-1-Diabetes entwickeln sich meist in nur wenigen Tagen. Sie sind die Folge des schnellen Blutzucker-Anstiegs. Wird nicht rechtzeitig eine Arztpraxis aufgesucht und mit der Behandlung begonnen, besteht das Risiko für eine lebensgefährliche diabetische Ketoazidose.
Folgende Symptome weisen auf Typ-1-Diabetes hin:
- Starkes Durstgefühl
- Häufiges Wasserlassen
- Andauernde Müdigkeit
- Gewichtsabnahme
Kommt es zusätzlich zu einer vertieften Atmung und einem süßlich riechenden Atem, kann es sich um eine diabetische Ketoazidose handeln. Dies ist eine akute Notfallsituation, die schnellstens ärztlich behandelt werden muss.
Gut zu wissen: So wird Diabetes Typ 1 diagnostiziert
Bei Blutzuckerwerten von über 200 mg/dl (11,1 mmol/l) liegt ein Diabetes vor. Dieser Wert gilt unabhängig davon, ob vorher etwas gegessen wurde.
Oft wird auch der Langzeit-Blutzuckerwert (HbA1c-Wert) bestimmt. Hier sprechen Fachleute bei einem Wert von 6,5 Prozent (48 mmol/mol) oder mehr von Diabetes. Zur Unterscheidung von Typ-1- und Typ-2-Diabetes kann ein Test auf Antikörper durchgeführt werden.
Weitere Informationen zur Diagnose des Typ-1-Diabetes finden Sie hier.
3. Wie wird Diabetes Typ 1 behandelt?
Menschen mit Typ-1-Diabetes müssen sich ein Leben lang das Hormon Insulin spritzen. Dank modernster Technologien und verschiedenen Insulinen wird die Behandlung für betroffene Personen zunehmend einfacher.
Neben Insulinpens stehen Menschen mit Typ-1-Diabetes Insulinpumpen zur Verfügung. Das sind kleine Geräte, die kontinuierlich Insulin ins Blut abgeben.
Insulinpen

Insulinpumpe
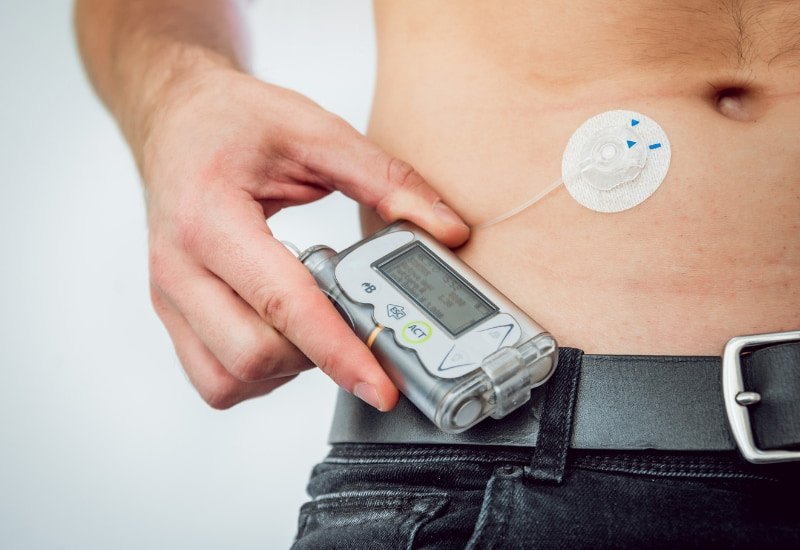
Parallel zur Insulingabe gehört die Blutzuckerkontrolle zur Behandlung. Auch hierzu stehen verschiedene Möglichkeiten zur Verfügung. Nur noch selten messen sich Menschen mit Typ-1-Diabetes den Blutzucker „blutig“ – hierfür wird aus der Fingerbeere ein Tropfen Blut entnommen.
Stattdessen nutzen die meisten Personen mit Typ-1-Diabetes ein Gerät zur kontinuierlichen Glukosemessung – kurz CGM-Gerät (englisch: continous glucose monitoring). Dabei handelt es sich um einen kleinen Sensor, der meist am Oberarm oder Bauch getragen wird. Dieser kann selbst angebracht werden und misst alle paar Minuten den aktuellen Glukosewert im Unterhautfettgewebe – man spricht deswegen auch von Gewebezuckerwert statt Blutzuckerwert. Der Sensor sendet die Werte an ein Empfängergerät, zum Beispiel an ein Smartphone oder eine Smartwatch.
Ein großer Vorteil vieler CGM-Geräte ist, dass sie Alarme abgeben, sobald der Gewebezucker bestimmte Grenzwerte über- oder unterschreitet und eine Stoffwechselentgleisung droht. So kann frühzeitig entsprechend auf die Werte reagiert werden.
Blutzuckermessung
(über Blut aus der Fingerbeere)

Gewebezuckermessung
(über CGM-Sensor)

Sogenannte AID- (englisch: automated insulin delivery) oder hybride Closed-Loop-Systeme kombinieren Insulinpumpe und kontinuierliche Glukosemessung in einem einzigen System. Dieses misst kontinuierlich den Glukosewert sowie weitere Parameter und berechnet daraus die benötigte Insulinmenge, die dann automatisch von der Insulinpumpe abgegeben wird. Mehr zur Therapie-Technik lesen Sie hier.
Die tägliche Herausforderung von Menschen mit Typ-1-Diabetes besteht darin, den Blut- beziehungsweise Gewebezuckerwert im optimalen Bereich zu halten. Die Ernährung spielt dabei eine wesentliche Rolle. Zwar müssen Menschen mit Typ-1-Diabetes keiner bestimmten Ernährungsweise folgen. Die Menge der aufgenommenen Kohlenhydrate muss jedoch berechnet werden, um die benötigte Insulindosis bestimmen zu können.
Auch Sport beeinflusst den Blutzuckerspiegel und muss im Alltag „mitgedacht“ werden.
Nicht selten kann es dann sein, dass mit zusätzlichen Kohlenhydraten einer Unterzuckerung oder mit einer Korrekturdosis Insulin einer Überzuckerung entgegengewirkt werden muss. Zwar haben die meisten Menschen mit Typ-1-Diabetes ihr alltägliches Diabetes-Management selbst gut im Griff. Bei einer extremen Stoffwechselentgleisung kann jedoch medizinische Hilfe notwendig werden, um Schlimmeres zu vermeiden.
Ausführliche Informationen rund um die Behandlung des Typ-1-Diabetes finden Sie in unseren Hintergrundartikeln.
4. Den Alltag mit Diabetes Typ 1 meistern
Menschen mit Typ-1-Diabetes müssen ihren Blutzuckerwert ständig im Blick behalten. Trotz sorgfältiger Berechnung der Kohlenhydratmenge und der Insulindosis gelingt es nicht immer, den gewünschten Blutzucker-Zielbereich zu erreichen.
Dies liegt daran, dass es zahlreiche Faktoren gibt, die den Blutzucker beeinflussen können. Daher sind gewisse Blutzuckerschwankungen bei Typ-1-Diabetes normal.
Im Folgenden finden Sie eine Übersicht, welche Faktoren den Blutzucker beeinflussen können:
Blutzuckererhöhend:
- Kohlenhydratreiche Lebensmittel
- Krankheiten und Infekte
- Stress und Schlafmangel
- Menstruation
- Pubertät
- Schwangerschaft
- Bestimmte Medikamente
- Rauchen
- Unzureichende Flüssigkeitszufuhr (Dehydration)
Blutzuckersenkend:
- Insulin
- Körperliche Aktivität
- Bestimmte Medikamente
- Alkohol
Unerwartet hohe oder niedrige Blutzuckerwerte können einem dann auch schon mal auf die Nerven gehen, nicht zuletzt deshalb, weil sie in der Regel mit Symptomen einhergehen. Sowohl eine Unter- als auch eine Überzuckerung erfordert Aufmerksamkeit und Zeit, bis man wieder voll einsatzfähig ist.
Die ständige Blutzuckerüberwachung und auch die Angst vor möglichen Folgeerkrankungen kann dazu führen, dass die Psyche in Mitleidenschaft gezogen wird. Wird die psychische Belastung durch den Typ-1-Diabetes zu groß, sollte professionelle Hilfe hinzugezogen werden.
Auch wenn Personen mit Typ-1-Diabetes mittlerweile ein fast normales Leben führen können, gibt es im Alltag einiges zu beachten.
Wie sich Stress, Krankheiten und andere Alltagsfaktoren auf den Blutzucker auswirken können und wie trotzdem eine stabile Blutzuckereinstellung gelingen kann, lesen Sie in unseren Hintergrundartikeln rund um das Thema „Diabetes im Alltag“.
5. Welche Folgeerkrankungen können auftreten?
Trotz der modernen Therapie-Möglichkeiten ist es bei Typ-1-Diabetes kaum möglich, einen dauerhaft stabilen Blutzuckerspiegel zu halten – so wie es bei stoffwechselgesunden Personen der Fall ist.
Daher ist das Risiko für Folgeerkrankungen bei Typ-1-Diabetes grundsätzlich erhöht. Je stärker und öfter Blutzuckerschwankungen auftreten, desto mehr beeinträchtigt dies den Körper.
In erster Linie werden die Blutgefäße in Mitleidenschaft gezogen. Dies wiederum hat Folgen für verschiedene Organe.
Je länger die Diabetes-Dauer, desto eher können insbesondere die folgenden Erkrankungen auftreten:
- Herz-Kreislauf-Erkrankungen
- Störungen der Nieren
- Augenerkrankungen
- Beeinträchtigungen der Nerven
- Diabetisches Fußsyndrom
Mit einer möglichst präzisen Einstellung des Blutzuckerspiegels kann diesen Erkrankungen oft vorgebeugt werden. Zudem trägt ein gesunder Lebensstil mit viel Bewegung und einer ausgewogenen Ernährung zur Vorbeugung von Folgeerkrankungen bei. Ratsam ist auch, die regelmäßigen, empfohlenen Kontrolluntersuchungen wahrzunehmen und mit dem Diabetes-Team kontinuierlich an der optimalen Blutzuckereinstellung zu arbeiten.
Lesen Sie mehr zu den verschiedenen Folgeerkrankungen von Typ-1-Diabetes in unseren Hintergrundartikeln.
6. Wie verbreitet ist Diabetes Typ 1?
Jedes Jahr erhalten in Deutschland rund 3.700 Kinder und Jugendliche die Diagnose Typ-1-Diabetes. Dabei sind Jungen häufiger betroffen als Mädchen. Insgesamt leben hierzulande aktuell ungefähr 341.000 Erwachsene und etwa 35.000 Kinder und Jugendliche mit der Autoimmunerkrankung.
Analysen der letzten Jahre zeigen, dass zunehmend mehr Personen an Typ-1-Diabetes erkranken. Warum das so ist, wird aktuell noch erforscht.
Von allen Diabetesformen macht Typ-1-Diabetes ungefähr 5 Prozent aus.
Mehr Informationen über die Verbreitung von Typ-1-Diabetes finden Sie in unserem Hintergrundartikel.
7. Was tut sich in der Forschung?
Noch lange nicht wissen wir alles über den Typ-1-Diabetes. Viele Studienzentren gehen der Frage nach, warum die Erkrankung ausbricht und wie ihr vorgebeugt werden kann – beispielsweise, wenn Menschen mit Typ-1-Diabetes Kinder bekommen und das Risiko für eine Vererbung erhöht ist.
Andere Institutionen forschen daran, die Insulinarten zu optimieren. Besonders an der Wirkgeschwindigkeit wird gearbeitet, sodass die Wirkung des künstlich produzierten Insulins näher an die des körpereigenen Insulins herankommt.
Parallel dazu schreitet die Entwicklung der Technik voran. In Zukunft werden künstliche Intelligenz und lernende Algorithmen eine große Rolle spielen, wenn es darum geht, den Blutzucker ganz ohne die Hilfe von außen in Balance zu halten.
Haben Sie Interesse, die Diabetesforschung zu unterstützen? In unserer Studienplattform finden Sie eine Übersicht über aktuell laufende Studien, die auf der Suche nach Teilnehmenden sind.
Weitere Informationen zu Diabetes Typ 1
Quellen:
Campagna, D. et al.: Smoking and diabetes: Dangerous liaisons and confusing relationships. In: Diabetol Metab Syndr, 2019, 11: 85
Deutsche Diabetes Gesellschaft: S3-Leitlinie Therapie des Typ-1-Diabetes. Version 5. 2023
Deutsches Zentrum für Diabetesforschung: Jahresbericht 2022. (Letzter Abruf: 06.11.2023)
Edmonds, C. J. et al.: Dehydration in older people: A systematic review of the effects of dehydration on health outcomes, healthcare costs and cognitive performance. In: Arch Gerontol Geriatr, 2021, 95: 104380
Haak, T. et al.: Therapie des Typ-1-Diabetes. In: Diabetologie, 2022, 17: S133-S144
International Diabetes Federation: IDF Diabetes Atlas 2021. 10. Auflage. 2021 (Letzter Abruf: 06.11.2023)
Landgraf, R. et al.: Definition, Klassifikation, Diagnostik und Differenzialdiagnostik des Diabetes mellitus: Update 2022. In: Diabetologie, 2022, 17: S98-S110
Sims, E. K. et al.: Screening for Type 1 Diabetes in the General Population: A Status Report and Perspective. In: Diabetes, 2022, 71: 610-623
Stand: 13.11.2023














